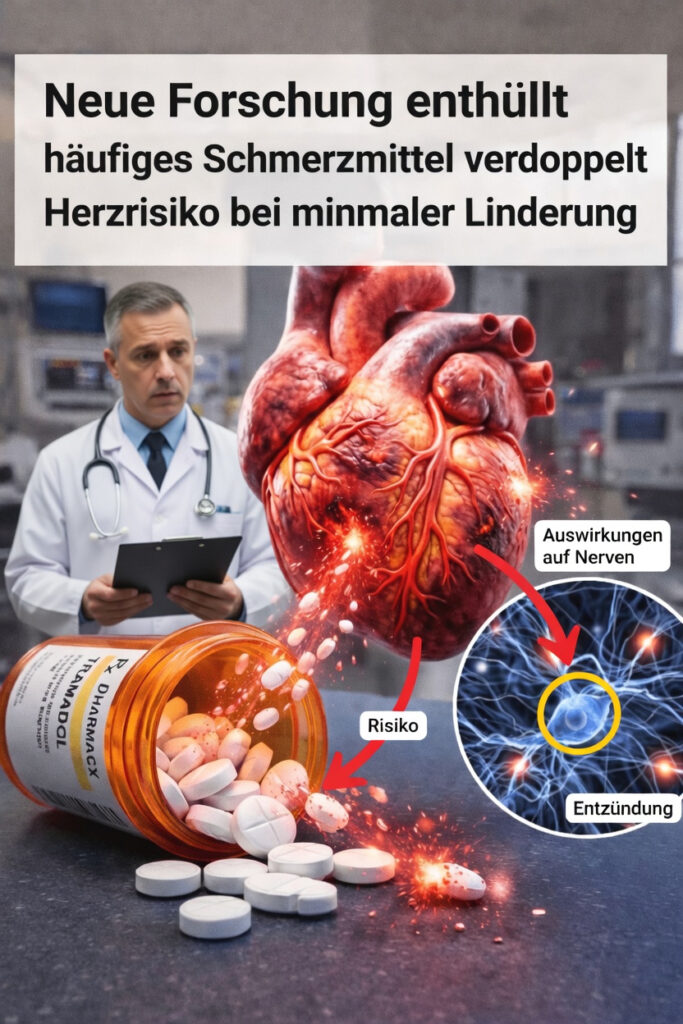
Tramadol bei chronischen Schmerzen: Nutzen, Risiken und aktuelle Erkenntnisse
Tramadol ist ein verschreibungspflichtiges Schmerzmittel aus der Gruppe der opioidartigen Analgetika. Im Unterschied zu stärkeren Opioiden wirkt es jedoch nicht nur über Opioid-Rezeptoren, sondern beeinflusst auch die Konzentration von Serotonin und Noradrenalin im Gehirn. Ärztinnen und Ärzte verordnen es häufig bei mittelstarken bis mäßig starken chronischen Schmerzen, wenn frei verkäufliche Schmerzmittel nicht ausreichen.
Seine weite Verbreitung hängt auch damit zusammen, dass Tramadol lange als „schwächeres“ Opioid mit vermeintlich geringerem Risiko als Präparate wie Oxycodon galt. Viele Betroffene berichten, dass sie mit dem Medikament ihren Alltag besser bewältigen oder trotz anhaltender Schmerzen aktiver bleiben können.
Neuere Auswertungen stellen dieses positive Bild jedoch zunehmend infrage.
Wie wirksam ist Tramadol wirklich gegen Schmerzen?
Aktuelle Studien zeigen, dass Tramadol Schmerzen zwar reduzieren kann, der Effekt insgesamt aber eher begrenzt ist. In einer BMJ-Übersichtsarbeit aus dem Jahr 2025, in der Daten aus 19 Studien mit mehreren Tausend Teilnehmenden zusammengeführt wurden, senkte Tramadol die Schmerzwerte im Vergleich zu Placebo auf einer numerischen Skala im Durchschnitt um etwa 0,93 Punkte.
Dieser Unterschied liegt unter der Schwelle von 1 Punkt, die viele Fachleute als klinisch bedeutsam ansehen. Das bedeutet: Manche Patientinnen und Patienten spüren durchaus eine Verbesserung, andere hingegen kaum – selbst bei regelmäßiger Einnahme.
Wie stark Tramadol wirkt, hängt von mehreren Faktoren ab:
- individueller Reaktion auf das Medikament
- Art und Ursache der Schmerzen
- Dosierung und Einnahmedauer
- allgemeinem Gesundheitszustand
Trotzdem deutet die Gesamtlage darauf hin, dass die Erwartung einer deutlich spürbaren Schmerzlinderung nicht immer mit den wissenschaftlichen Daten übereinstimmt.
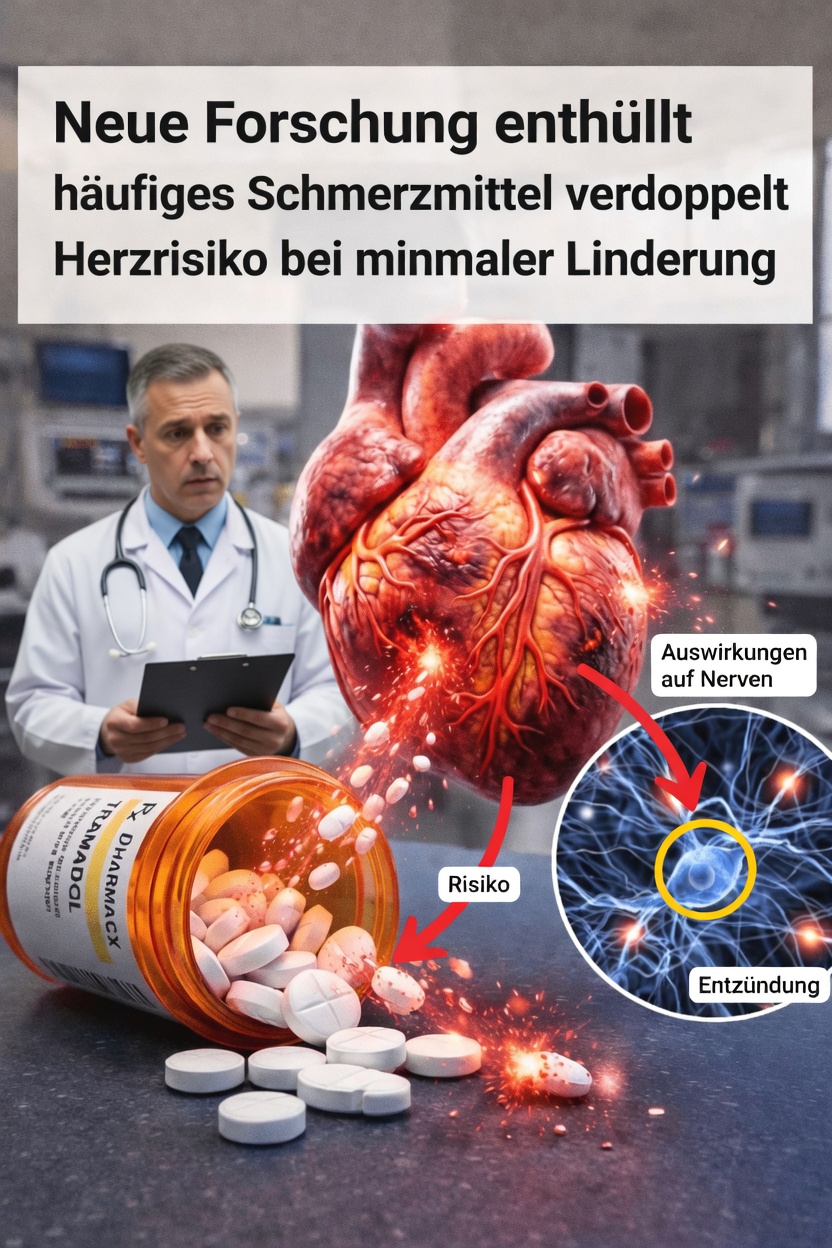
Wichtige Warnsignale: Tramadol und Risiken für das Herz
Besonders relevant ist, dass dieselbe Übersichtsarbeit ein erhöhtes Risiko für schwerwiegende Nebenwirkungen zeigte. Die Wahrscheinlichkeit für ernste unerwünschte Ereignisse war unter Tramadol etwa doppelt so hoch wie unter Placebo. Ein großer Teil dieses Anstiegs stand mit Herz-Kreislauf-Problemen in Verbindung.
Berichtet wurden unter anderem häufiger:
- Brustschmerzen
- Herzinsuffizienz
- weitere herzbezogene Beschwerden über Beobachtungszeiträume von mehreren Wochen bis Monaten
Zusätzliche Untersuchungen haben zudem mögliche Auswirkungen von Tramadol auf die elektrische Aktivität des Herzens sowie auf die Blutdruckregulation betrachtet. Das verstärkt die Vorsicht, insbesondere bei Menschen mit bereits bestehenden Herzproblemen oder Risikofaktoren wie Bluthochdruck.
Das heißt nicht, dass jede Person unter Tramadol automatisch solche Komplikationen entwickelt. Dennoch ist das Muster über mehrere Studien hinweg deutlich genug, um ernst genommen zu werden.
Was die Studienlage besonders hervorhebt
Die wichtigsten Erkenntnisse lassen sich so zusammenfassen:
- nur begrenzte Schmerzlinderung, die hinter den Erwartungen zurückbleiben kann
- höheres Risiko schwerer Nebenwirkungen, vor allem im Zusammenhang mit dem Herzen
- häufige alltägliche Beschwerden wie Übelkeit, Schwindel, Verstopfung und Müdigkeit
- wenig belastbare Langzeitdaten zur Lebensqualität in vielen Untersuchungen
Genau deshalb wägen medizinische Fachkräfte Nutzen und Risiken bei einer längerfristigen Anwendung heute oft deutlich sorgfältiger ab.
Häufige Nebenwirkungen im Alltag
Auch abseits schwerer Komplikationen kann Tramadol den Alltag belasten. Zu den typischen Nebenwirkungen zählen:
- Übelkeit und Erbrechen
- Schwindel oder Benommenheit, was das Sturzrisiko erhöhen kann
- Verstopfung, die sich zu einem dauerhaften Problem entwickeln kann
- Schläfrigkeit oder Erschöpfung
- Kopfschmerzen
- Mundtrockenheit
Diese Beschwerden treten oft schon früh nach Beginn der Behandlung auf und können anhalten. Für manche Betroffene ist genau das der Grund, die Therapie abzubrechen oder eine Anpassung der Medikation zu besprechen.
Analysen zeigen zudem, dass einige dieser Nebenwirkungen nicht selten sind: Die sogenannte „Number Needed to Harm“ liegt teils zwischen 7 und 13. Das bedeutet, dass bereits bei relativ wenigen behandelten Personen ein zusätzlicher unerwünschter Effekt auftreten kann.
Tramadol im Vergleich zu anderen Möglichkeiten der Schmerztherapie
Viele Menschen fragen sich, wie Tramadol im Vergleich zu anderen Behandlungsformen abschneidet. Zwar unterscheiden sich direkte Vergleichsstudien je nach Schmerzart, doch Leitlinien empfehlen bei chronischen Schmerzen häufig zunächst nicht-opioide Ansätze.
Ein vereinfachter Überblick:
-
Paracetamol
- wird häufig als erste Option eingesetzt
- hat weniger bekannte Herzrisiken
- ist bei stärkeren Schmerzen oft nur begrenzt wirksam
-
NSAR wie Ibuprofen
- können vor allem bei entzündungsbedingten Schmerzen hilfreich sein
- bergen bei längerer Anwendung Risiken für Magen und Nieren
-
Physiotherapie und Bewegungsprogramme
- verbessern Kraft, Beweglichkeit und Funktion
- verursachen keine typischen Medikamentennebenwirkungen
-
Topische Behandlungen
- können lokal begrenzte Beschwerden lindern
- gehen meist mit geringer systemischer Aufnahme einher
-
Nicht-medikamentöse Verfahren
- Achtsamkeitstraining
- Wärme- oder Kälteanwendungen
- Akupunktur bei manchen Patientinnen und Patienten
Ein Gespräch mit einer medizinischen Fachperson kann helfen, eine individuelle Strategie zu entwickeln, bei der Sicherheit und Funktionsfähigkeit im Mittelpunkt stehen.
Konkrete Schritte: Was Sie jetzt tun können
Wenn Sie Tramadol bereits einnehmen oder über eine Behandlung nachdenken, können einige praktische Maßnahmen helfen:
- Offen mit der Ärztin oder dem Arzt sprechen: Teilen Sie Nebenwirkungen, Unsicherheiten und Fragen zur aktuellen Studienlage mit.
- Symptome dokumentieren: Notieren Sie täglich Schmerzstärke, Aktivitätsniveau und mögliche Nebenwirkungen, um Veränderungen besser zu erkennen.
- Nicht-medikamentöse Unterstützung testen: Sanfte Bewegung wie Spazierengehen, Dehnen oder Entspannungsübungen kann das Wohlbefinden verbessern.
- Dosierung regelmäßig überprüfen: Wenn sich die Schmerzen bessern, können niedrigere Dosen oder kürzere Einnahmezeiten das Risiko verringern.
- Auf die Herzgesundheit achten: Blutdruck, Cholesterin und Körpergewicht im Blick zu behalten, ist besonders bei langfristiger Schmerzbehandlung wichtig.
- Mehrere Fachrichtungen einbeziehen: Schmerzambulanzen oder Spezialistinnen und Spezialisten für Physikalische Medizin bieten oft kombinierte Behandlungsansätze an.
Schon kleine, aber konsequente Veränderungen können mit der Zeit einen spürbaren Unterschied machen.
Warum dieses Thema für die langfristige Schmerzbehandlung so wichtig ist
Chronische Schmerzen betreffen Millionen Menschen und beeinträchtigen Arbeit, Schlaf und Lebensfreude. Medikamente wie Tramadol können zwar einzelnen Personen helfen, doch die aktuelle Evidenz zeigt immer deutlicher, dass ein ausgewogener und vielschichtiger Behandlungsplan oft sinnvoller ist als das Vertrauen auf ein einziges Mittel.
Besonders wichtig ist der Fokus auf Funktion im Alltag:
- in Bewegung bleiben
- besser schlafen
- soziale Kontakte pflegen
- alltägliche Aufgaben wieder bewältigen
Das Ziel sollte nicht nur ein niedrigerer Wert auf einer Schmerzskala sein, sondern insgesamt bessere Tage und mehr Lebensqualität.
Häufig gestellte Fragen
Wird Tramadol noch bei chronischen Schmerzen verschrieben?
Ja, Tramadol wird weiterhin in bestimmten Fällen eingesetzt. Viele Ärztinnen und Ärzte gehen jedoch heute vorsichtiger damit um und empfehlen es eher dann, wenn der mögliche Nutzen im individuellen Fall die Risiken überwiegt.
Was sollte ich tun, wenn unter Tramadol Nebenwirkungen auftreten?
Wenden Sie sich zeitnah an Ihre behandelnde Fachperson. Dort kann beurteilt werden, ob eine Dosisanpassung, ein Wechsel des Medikaments oder eine engmaschigere Kontrolle notwendig ist. Wichtig: Tramadol sollte wegen möglicher Entzugserscheinungen nicht plötzlich ohne ärztliche Rücksprache abgesetzt werden.
Gibt es sicherere Alternativen bei chronischen Schmerzen?
Oft ja. Je nach Schmerzursache kommen nicht-opioide Medikamente, Physiotherapie, Lebensstiländerungen und ergänzende Verfahren infrage. Welche Option am besten passt, hängt von Ihrer gesundheitlichen Situation und der Art der Schmerzen ab.
Wichtiger Hinweis
Dieser Artikel dient ausschließlich der allgemeinen Information und ersetzt keine medizinische Beratung. Bevor Sie ein Medikament beginnen, absetzen oder verändern, sollten Sie immer eine qualifizierte medizinische Fachperson konsultieren. Die Wirkung und Verträglichkeit von Arzneimitteln kann von Mensch zu Mensch unterschiedlich sein, daher sollten Entscheidungen immer auf der individuellen gesundheitlichen Situation beruhen.