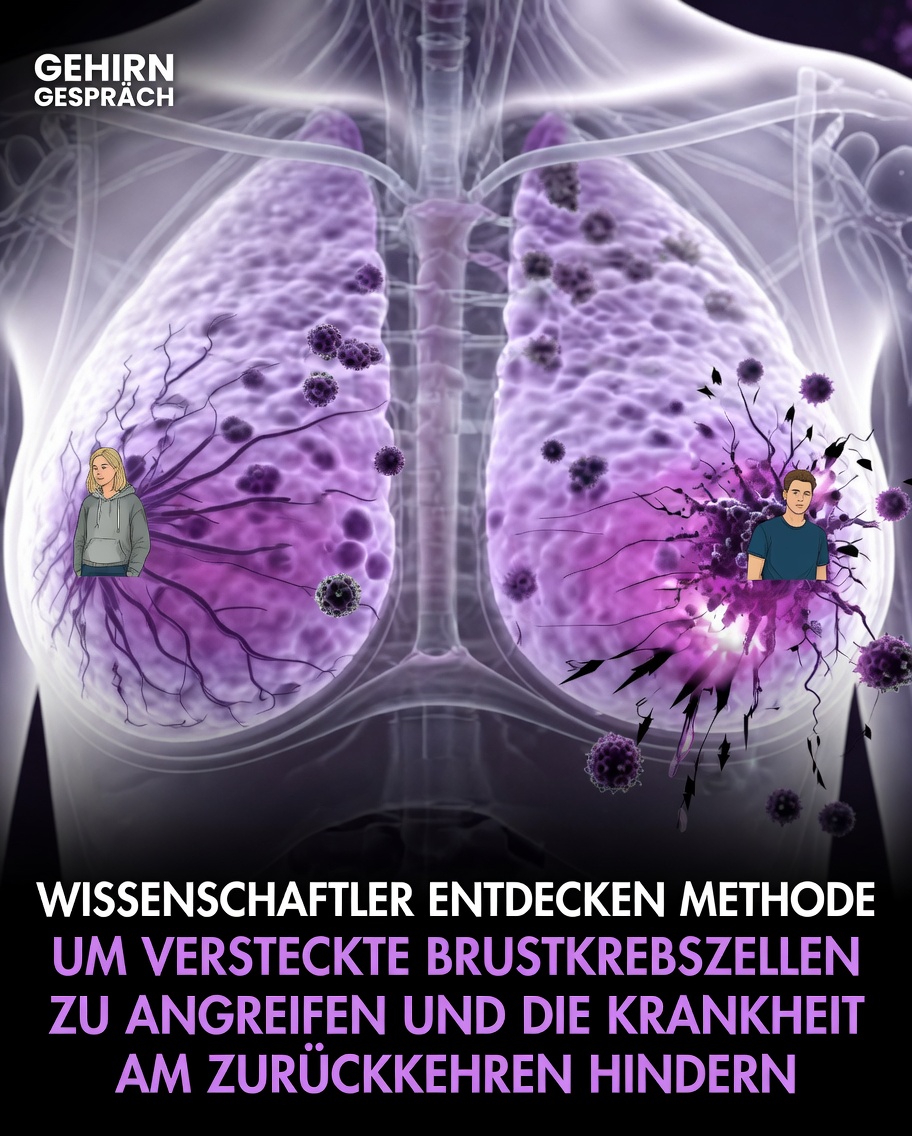
Neue Hoffnung nach Brustkrebs: Wie ruhende Tumorzellen künftig gezielter überwacht werden könnten
Viele Frauen, die ihre Brustkrebsbehandlung abgeschlossen haben, kennen dieses stille, belastende Gefühl nur zu gut: die Sorge, dass die Krankheit Monate oder sogar Jahre später zurückkehren könnte. Diese Angst wiegt besonders schwer, weil sich verbliebene Krebszellen unbemerkt im Körper verstecken können, ohne spürbare Symptome zu verursachen. Genau das kann das Sicherheitsgefühl und den Alltag langfristig beeinflussen.
Eine aktuelle klinische Studie macht nun jedoch Hoffnung. Sie zeigt, dass Forschende ruhende Tumorzellen bei Brustkrebs-Überlebenden besser verstehen und möglicherweise künftig gezielter angehen können.
Besonders wichtig: Die ersten Ergebnisse sind so ermutigend, dass sie die künftigen Gespräche zwischen Patientinnen und ihren Behandlungsteams deutlich verändern könnten.
Ruhende Tumorzellen nach Brustkrebs besser verstehen
Ruhende Tumorzellen, auch als disseminierte Tumorzellen oder DTCs bezeichnet, sind winzige Zellreste, die sich bereits in frühen Krankheitsstadien vom ursprünglichen Tumor lösen können. Anschließend wandern sie in andere Bereiche des Körpers, zum Beispiel ins Knochenmark, wo sie über lange Zeit in einem inaktiven, nicht wachsenden Zustand verbleiben.
Fachleute erklären, dass diese Zellen mithilfe spezieller innerzellulärer Mechanismen überleben. Dadurch schützen sie sich vor den natürlichen Abbauprozessen des Körpers. Gerade diese „Schlafphase“ ist ein wesentlicher Grund dafür, dass ein Rückfall selbst nach einer scheinbar erfolgreichen Erstbehandlung noch Jahre später auftreten kann.

Warum das Thema jetzt besonders relevant ist: Wissenschaftler kennen diese Zellen zwar schon seit Langem, doch erst in den vergangenen Jahren wurden verlässlichere Methoden entwickelt, um sie auch bei Menschen nach abgeschlossener Therapie nachzuweisen.
Die klinische Studie, die neue Perspektiven eröffnet
Im Jahr 2025 führte ein Forschungsteam der University of Pennsylvania eine randomisierte klinische Phase-II-Studie durch, bekannt unter dem Namen CLEVER-Studie. Daran nahmen 51 Brustkrebs-Überlebende teil, deren Erstdiagnose höchstens fünf Jahre zurücklag und bei denen über eine einfache Knochenmarkuntersuchung ruhende Tumorzellen nachgewiesen wurden.
Getestet wurden zwei bereits für andere Einsatzgebiete zugelassene Medikamente:
- Hydroxychloroquin, das einen zellulären Reinigungsprozess namens Autophagie beeinflusst
- Everolimus, das auf mTOR-Signalwege wirkt, welche das Überleben ruhender Zellen unterstützen
Die Teilnehmerinnen erhielten die Medikamente entweder einzeln oder in Kombination über einen begrenzten Zeitraum.
Entscheidend dabei: Ziel der Studie war nicht, die Standardtherapie zu ersetzen. Vielmehr sollte als Proof-of-Concept geprüft werden, ob sich mit diesen wiederverwendeten Arzneimitteln die Zahl nachweisbarer ruhender Tumorzellen sicher senken lässt.
Was die Forschungsergebnisse tatsächlich zeigen
Die in Nature Medicine veröffentlichten Daten zeigten, dass bei rund 80 Prozent der Teilnehmerinnen, die die Studienmedikation erhielten, ruhende Tumorzellen entweder vollständig verschwanden oder deutlich reduziert wurden.
Nach einer medianen Nachbeobachtungszeit von 42 Monaten lag die Drei-Jahres-Rate ohne Rückfall bei:
- 91,7 Prozent unter einem der Medikamente
- 92,9 Prozent unter dem anderen Medikament
- 100 Prozent in der kleinen Gruppe, die beide Wirkstoffe kombiniert erhielt
Diese Werte liegen über dem, was Ärztinnen und Ärzte bei vergleichbaren Gruppen von Brustkrebs-Überlebenden mit nachweisbaren ruhenden Zellen üblicherweise beobachten.
Besonders ermutigend war ein weiterer Befund: Je stärker die Zahl der ruhenden Tumorzellen abnahm, desto länger blieben die Betroffenen rückfallfrei. Das deutet auf einen direkten Zusammenhang zwischen der Reduktion dieser Zellen und besseren klinischen Ergebnissen hin.
Trotzdem gilt: Es handelt sich um eine kleine frühe Studie. Größere Untersuchungen laufen bereits, um zu prüfen, ob sich diese Resultate auch in größeren Patientengruppen und über längere Zeiträume bestätigen lassen. Dennoch eröffnet die Studie schon jetzt einen neuen Blick auf die langfristige Begleitung nach Brustkrebs.
Warum ruhende Krebszellen oft unterschätzt werden
Während der Behandlung richtet sich die Aufmerksamkeit verständlicherweise vor allem auf den aktiven Tumor. Doch gerade die stillen, inaktiven Zellen können sich über fünf, zehn oder sogar zwanzig Jahre im Körper verbergen, bevor sie erneut aktiv werden.
Verschiedene Faktoren scheinen dazu beizutragen, dass diese Zellen in ihrem Ruhezustand verbleiben, darunter:
- körpereigene Signale
- die Verfügbarkeit von Nährstoffen
- bestimmte Proteine im umliegenden Gewebe
Verändern sich diese Bedingungen, etwa durch Alterungsprozesse, Stress oder andere gesundheitliche Veränderungen, könnten die Zellen wieder zu wachsen beginnen.
Dieses bessere Verständnis der Tumorbiologie hilft der Forschung dabei, über ein bloßes Abwarten hinauszugehen. Es schafft Raum für aktivere Strategien in der Nachsorge von Brustkrebs.
Konkrete Schritte, die Betroffene heute mit ihrem Ärzteteam besprechen können
Auch wenn die neue Forschung noch weiter geprüft wird, gibt es bereits jetzt sinnvolle Maßnahmen, mit denen sich Überlebende informiert und unterstützt fühlen können.
Hier sind fünf praktische Empfehlungen auf Grundlage aktueller Nachsorgeleitlinien:
- Nachsorgetermine konsequent wahrnehmen und gezielt nach neuen Möglichkeiten zur Überwachung des langfristigen Rückfallrisikos fragen.
- Ein einfaches Symptomtagebuch führen, um ungewöhnliche Müdigkeit, Knochenschmerzen oder Veränderungen der Energie festzuhalten und bei Terminen konkret ansprechen zu können.
- Offen mit dem Behandlungsteam kommunizieren – besonders über familiäre Vorbelastungen und persönliche Risikofaktoren, die Einfluss auf die Intensität der Überwachung haben könnten.
- Gesunde Lebensgewohnheiten pflegen, die Immunfunktion und Entzündungsregulation unterstützen, etwa regelmäßige Bewegung, ausgewogene Ernährung und ausreichend Schlaf.
- Patientenregister oder Studiendatenbanken nutzen, um frühzeitig von klinischen Studien zu erfahren, die zum eigenen Profil passen könnten.
Diese Schritte ersetzen keine medizinische Beratung, können aber dabei helfen, sich im Umgang mit Unsicherheit stärker eingebunden und handlungsfähiger zu fühlen.
Lebensstilfaktoren, die die aktuelle Forschung sinnvoll ergänzen
Studien zeigen immer wieder, dass bestimmte Alltagsgewohnheiten die natürlichen Schutzmechanismen des Körpers in der Zeit nach der Krebsbehandlung unterstützen können.
Viele onkologische Teams empfehlen daher unter anderem:
- Mindestens 150 Minuten moderate Bewegung pro Woche, zum Beispiel zügiges Gehen oder Schwimmen, um Entzündungsprozesse und Hormonhaushalt günstig zu beeinflussen.
- Eine abwechslungsreiche Ernährung mit viel Gemüse, Obst, Vollkornprodukten und mageren Eiweißquellen, um den Körper mit Ballaststoffen, Antioxidantien und wichtigen Nährstoffen zu versorgen.
- Sieben bis neun Stunden Schlaf pro Nacht, da erholsamer Schlaf eine zentrale Rolle für das Immunsystem spielt.
- Stressabbau durch Meditation, Atemübungen oder sanftes Yoga, um erhöhte Cortisolwerte besser zu regulieren.
- Vorsorgeuntersuchungen und empfohlene Impfungen aktuell halten, um die allgemeine Gesundheit zu schützen.
Auch wenn diese Maßnahmen keine Heilung garantieren, schaffen sie eine stabilere Grundlage, während die Forschung gezielte Ansätze gegen ruhende Tumorzellen weiterentwickelt.
Welche Bedeutung diese Erkenntnisse für die Zukunft der Brustkrebs-Nachsorge haben könnten
Die CLEVER-Studie gehört zu den ersten Untersuchungen, die zeigen, dass der Nachweis und die gezielte Beeinflussung ruhender Tumorzellen in Echtzeit grundsätzlich machbar sind und mit bereits verfügbaren Medikamenten offenbar sicher durchgeführt werden können.
Sollten größere Studien die frühen Signale bestätigen, könnten Ärztinnen und Ärzte künftig bei routinemäßigen Nachsorgeuntersuchungen einfache Knochenmark- oder möglicherweise auch Bluttests einsetzen. So ließe sich womöglich erkennen, wer von zusätzlichen kurzfristigen Maßnahmen profitieren könnte, noch bevor ein Rückfall sichtbar wird.
Die wichtigste Botschaft im Moment ist jedoch vor allem eines: Hoffnung. Die Brustkrebsforschung bewegt sich zunehmend von einer rein reaktiven Behandlung hin zu einer aktiveren, vorausschauenden Unterstützung von Überlebenden.
Häufig gestellte Fragen
Was sind ruhende Tumorzellen genau?
Ruhende Tumorzellen sind mikroskopisch kleine Krebszellen, die sich vom ursprünglichen Tumor lösen und sich in anderen Körperregionen, etwa im Knochenmark, unauffällig ansiedeln. Dort teilen sie sich über längere Zeit nicht, behalten aber die Fähigkeit, später wieder aktiv zu werden. Deshalb gelten sie als möglicher Auslöser später Rückfälle.
Wer könnte für neue Überwachungsansätze infrage kommen?
Grundsätzlich können Personen, die innerhalb der letzten fünf Jahre ihre Brustkrebsbehandlung abgeschlossen haben und mehr über ihr individuelles Rückfallrisiko erfahren möchten, das Thema mit ihrer Onkologin oder ihrem Onkologen besprechen. Aktuelle Studien konzentrieren sich vor allem auf Menschen, bei denen spezialisierte Tests weiterhin nachweisbare Zellen zeigen.
Verändert diese Forschung die Standardnachsorge sofort?
Noch nicht. Die vorliegenden Ergebnisse stammen aus einer kleinen Phase-II-Studie und müssen zunächst in größeren Untersuchungen bestätigt werden. Dennoch stoßen sie bereits wichtige Diskussionen an und helfen dabei, neue, umfangreichere Studien zu gestalten, die zukünftige Leitlinien beeinflussen könnten.
Wichtiger Hinweis
Dieser Artikel dient ausschließlich der Information und ersetzt keine medizinische Beratung, Diagnose oder Behandlung. Bitte wenden Sie sich bei persönlichen Fragen immer an Ihr behandelndes Ärzteteam.