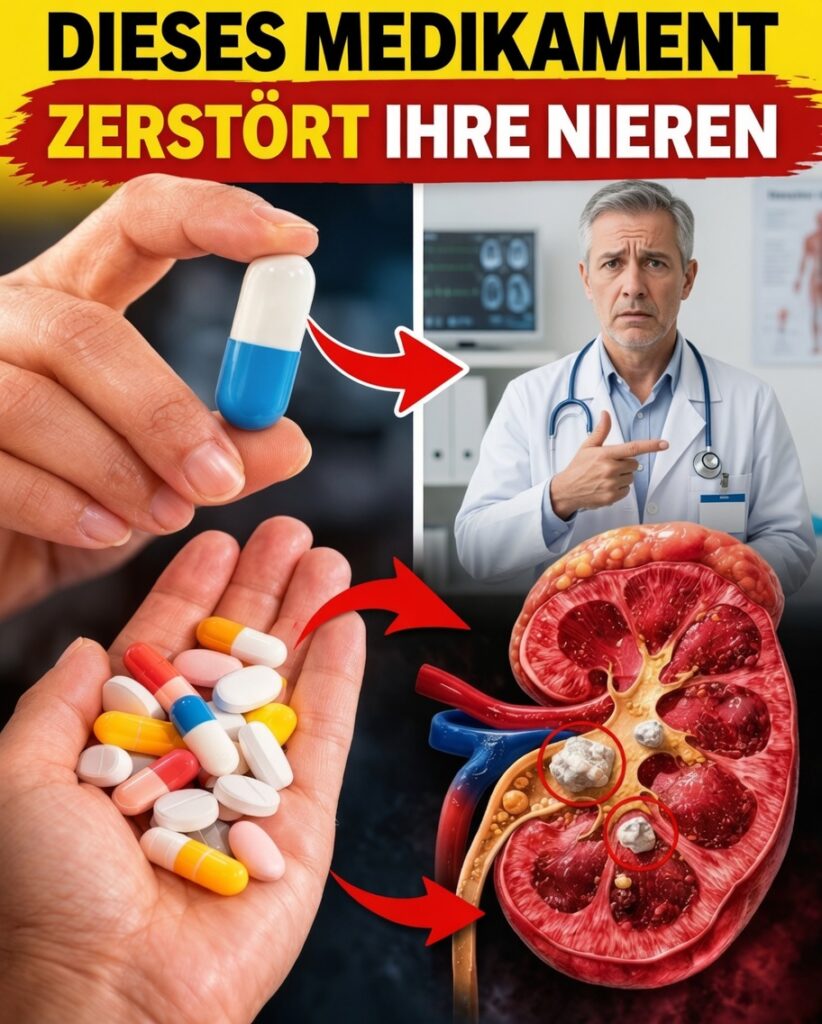
Ihre Nieren können still leiden – ausgelöst durch ganz gewöhnliche Medikamente. So schützen (und stabilisieren) Sie Ihre Nierengesundheit, bevor es zu spät ist
Eine Tablette gegen Schmerzen, Bluthochdruck oder eine Infektion kann schnell Erleichterung bringen. Doch im Hintergrund könnten Ihre Nieren unbemerkt belastet werden. Diese bohnenförmigen Organe arbeiten rund um die Uhr: Sie filtern Abfallstoffe, regulieren Flüssigkeits- und Elektrolythaushalt und helfen, den Blutdruck zu steuern.
Genau hier liegt das Risiko: Zahlreiche verbreitete Arzneimittel können den Blutfluss in den Nieren verringern, Nierenzellen direkt schädigen oder Entzündungsreaktionen auslösen. Das kann zu akuten Nierenschäden führen oder langfristig das Risiko für eine chronische Nierenerkrankung erhöhen.
Besonders schnell steigt die Gefahr, wenn Sie dehydriert sind, über 60 Jahre alt sind oder bereits Diabetes und/oder Bluthochdruck haben. Studien zeigen, dass medikamentenbedingte Nierenprobleme einen relevanten Anteil an Krankenhausaufnahmen ausmachen – und das Beunruhigende: Häufig treten keine frühen Symptome auf, bis der Schaden bereits begonnen hat.
Lesen Sie weiter: Am Ende finden Sie eine einfache Gewohnheit, die dieses Risiko deutlich senken kann.
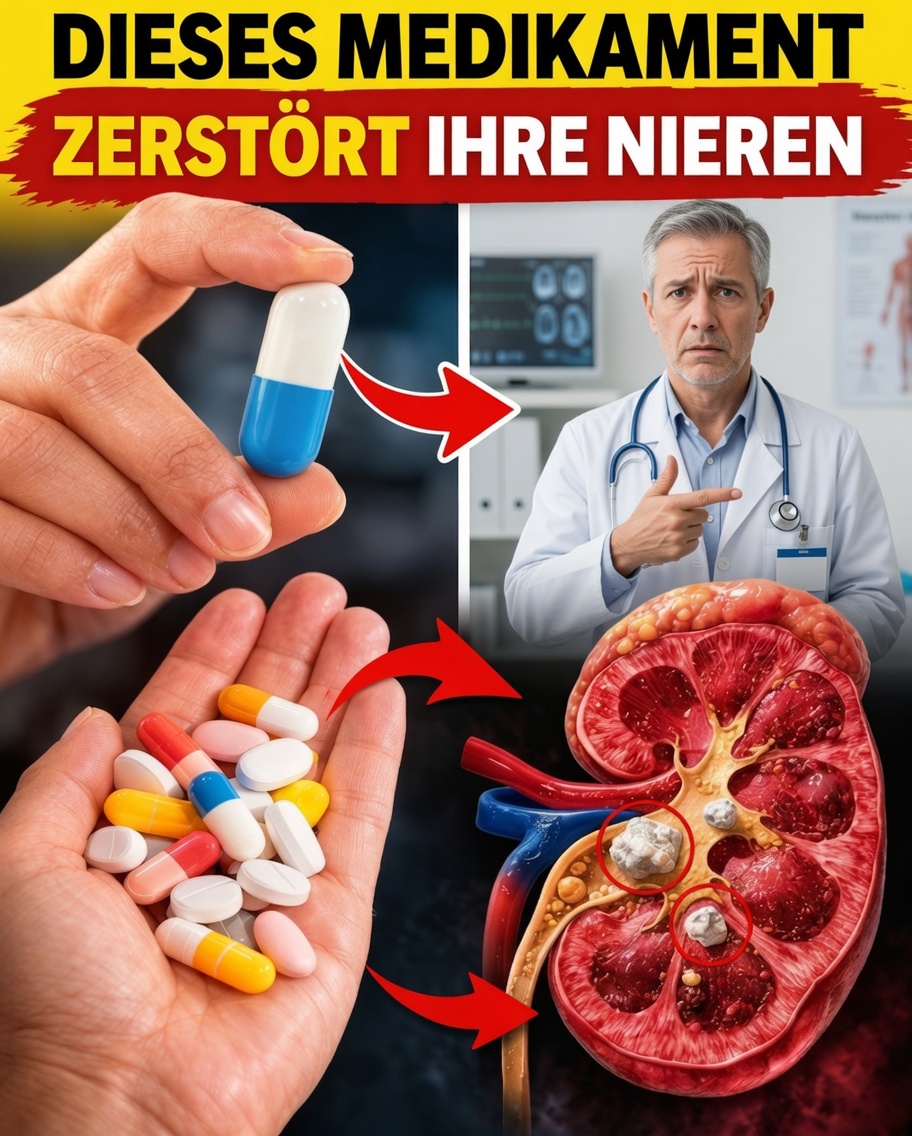
Die 8 Medikamentengruppen, die Ihre Nieren belasten können
#8: Protonenpumpenhemmer (PPI)
Mittel wie Omeprazol oder Esomeprazol werden häufig bei Sodbrennen und Reflux eingesetzt. Bei längerer Anwendung gibt es Hinweise auf einen Zusammenhang mit stillen Entzündungen und einem erhöhten Risiko für chronische Nierenerkrankungen. Sinnvoll ist es, PPI so kurz wie möglich und nur bei klarer Indikation zu verwenden.
#7: Bestimmte Antibiotika (z. B. Gentamicin)
Solche Antibiotika können lebensrettend sein, haben aber das Potenzial, sich in den Nieren anzureichern und dort toxisch zu wirken. Besonders bei längeren Therapien oder bestehenden Risikofaktoren ist eine engmaschige Kontrolle wichtig.
#6: Diuretika (z. B. Furosemid)
Umgangssprachlich „Entwässerungstabletten“: Sie können Flüssigkeit und Elektrolyte stark beeinflussen. Wird zu viel Wasser ausgeschieden, drohen Dehydrierung und Elektrolytverschiebungen – beides kann die Nierenfunktion belasten. Eine angepasste Flüssigkeitszufuhr ist hier zentral.
#5: ACE-Hemmer und ARB/Sartane (z. B. Lisinopril, Losartan)
Diese Medikamente sind bei vielen Patientinnen und Patienten nierenprotektiv, etwa bei Bluthochdruck oder Diabetes. In bestimmten Situationen – vor allem bei Flüssigkeitsmangel oder in Kombination mit weiteren belastenden Wirkstoffen – kann die Nierenfunktion jedoch vorübergehend abfallen. Darum gilt: ärztliche Kontrolle und Labormonitoring sind entscheidend.
#4: Paracetamol (Acetaminophen)
In korrekter Dosierung gilt Paracetamol häufig als gut verträglich. Überdosierung, sehr häufige Einnahme oder die Kombination mit Alkohol kann jedoch langfristig auch die Nieren in Mitleidenschaft ziehen.
#3: Nichtsteroidale Antirheumatika/Schmerzmittel (Ibuprofen, Naproxen)
Diese Entzündungshemmer lindern Schmerzen, senken aber gleichzeitig bestimmte Botenstoffe, die für eine gute Nierendurchblutung wichtig sind. Häufige oder langfristige Nutzung kann das Risiko für Nierenschäden erhöhen – besonders bei älteren Menschen.
#2: Röntgenkontrastmittel (Kontrastmittel bei CT & Co.)
Kontrastmittel können bei anfälligen Personen eine kontrastmittelinduzierte Nierenschädigung auslösen – vor allem bei Diabetes, bereits eingeschränkter Nierenfunktion oder Dehydrierung. Eine gute Hydrierung vor und nach der Untersuchung kann das Risiko deutlich reduzieren.
#1: Chemotherapeutika (z. B. Cisplatin)
Diese Medikamente sind essenziell in der Krebsbehandlung, können jedoch die Nieren erheblich belasten. Deshalb gehören Hydrationsprotokolle, Dosisanpassungen und regelmäßige Kontrolluntersuchungen zum Standard, um die Nieren bestmöglich zu schützen.
So schützen Sie Ihre Nieren ab heute
- Medikamentenliste regelmäßig prüfen: Lassen Sie alle Arzneien (inkl. frei verkäuflicher Mittel) wiederkehrend von einer medizinischen Fachperson überprüfen.
- Ausreichend trinken: Gute Hydrierung unterstützt die Nieren – heller Urin kann ein hilfreicher Hinweis sein.
- Entzündungshemmer nicht dauerhaft einnehmen: Ibuprofen/Naproxen nur so kurz und niedrig dosiert wie möglich – wenn ärztlich vertretbar.
- Nierenwerte kontrollieren lassen: Regelmäßige Checks (z. B. Kreatinin/eGFR, Urinuntersuchung) helfen, Veränderungen früh zu erkennen.
- Warnzeichen ernst nehmen: Achten Sie auf Schwellungen, ungewöhnliche Müdigkeit oder Veränderungen beim Wasserlassen.
Die einfache Gewohnheit, die viel bewirken kann
Trinken Sie bei Krankheit, Hitze oder Durchfall bewusst mehr (sofern medizinisch erlaubt) – denn gerade in diesen Situationen steigt das Risiko, dass Medikamente die Nieren stärker belasten. Bei Herzinsuffizienz oder anderen Erkrankungen mit Flüssigkeitsrestriktion gilt: Hydrierung nur nach ärztlicher Vorgabe.
Fazit
Diese Beispiele zeigen eine wichtige Realität: Selbst notwendige Therapien können die Nierengesundheit beeinträchtigen, wenn sie ohne ausreichende Aufmerksamkeit eingesetzt werden. Wissen soll keine Angst machen, sondern Bewusstsein schaffen. Oft reichen kleine Anpassungen – wie gute Hydrierung, sinnvolle Kontrollen und ein kluger Umgang mit Schmerzmitteln – um die Nieren nachhaltig zu schützen.
Häufige Fragen (FAQ)
-
Kann ich meine Medikamente einfach selbst absetzen?
Nein. Änderungen sollten immer mit Ihrer Ärztin/Ihrem Arzt abgesprochen werden. -
Sind natürliche Nahrungsergänzungsmittel automatisch sicherer?
Nicht unbedingt. Auch „natürliche“ Produkte können die Nieren belasten oder mit Medikamenten interagieren. Prüfen Sie Inhaltsstoffe und lassen Sie sich beraten. -
Wie oft sollte ich meine Nierenwerte testen lassen?
In der Regel mindestens einmal pro Jahr – bei Risikofaktoren oder relevanten Medikamenten oft häufiger nach ärztlicher Empfehlung.
Hinweis: Dieser Artikel dient ausschließlich der Information und ersetzt keine professionelle medizinische Beratung. Beginnen, ändern oder beenden Sie Behandlungen nur nach Rücksprache mit einer qualifizierten Fachperson.